Erlichioza u psa potrafi zaczynać się bardzo niepozornie: trochę gorszy apetyt, więcej snu, czasem lekka gorączka po spacerach w sezonie kleszczowym. W tym artykule wyjaśniam, skąd bierze się to zakażenie, jakie objawy powinny zaniepokoić, jak lekarz weterynarii potwierdza diagnozę i na czym naprawdę polega leczenie. Dorzucam też praktyczne wskazówki, bo przy tej chorobie liczy się nie tylko antybiotyk, ale również szybka reakcja i dobra profilaktyka.
Najważniejsze fakty, które warto znać od razu
- Chorobę wywołuje bakteria Ehrlichia canis, przenoszona głównie przez kleszcza psiiego.
- Pierwsze objawy mogą pojawić się po 1-3 tygodniach, ale część psów długo nie pokazuje niczego niepokojącego.
- Najbardziej typowe sygnały to apatia, gorączka, brak apetytu, kulawizna, krwawienia i spadek płytek krwi.
- Rozpoznanie opiera się na morfologii, testach serologicznych i PCR, bo żaden pojedynczy wynik nie daje pełnej odpowiedzi.
- Leczenie najczęściej obejmuje doksycyklinę przez 28 dni oraz kontrolę stanu krwi po terapii.
- Profilaktyka przeciw kleszczom jest realnie skuteczniejsza niż późniejsze gaszenie pożaru.
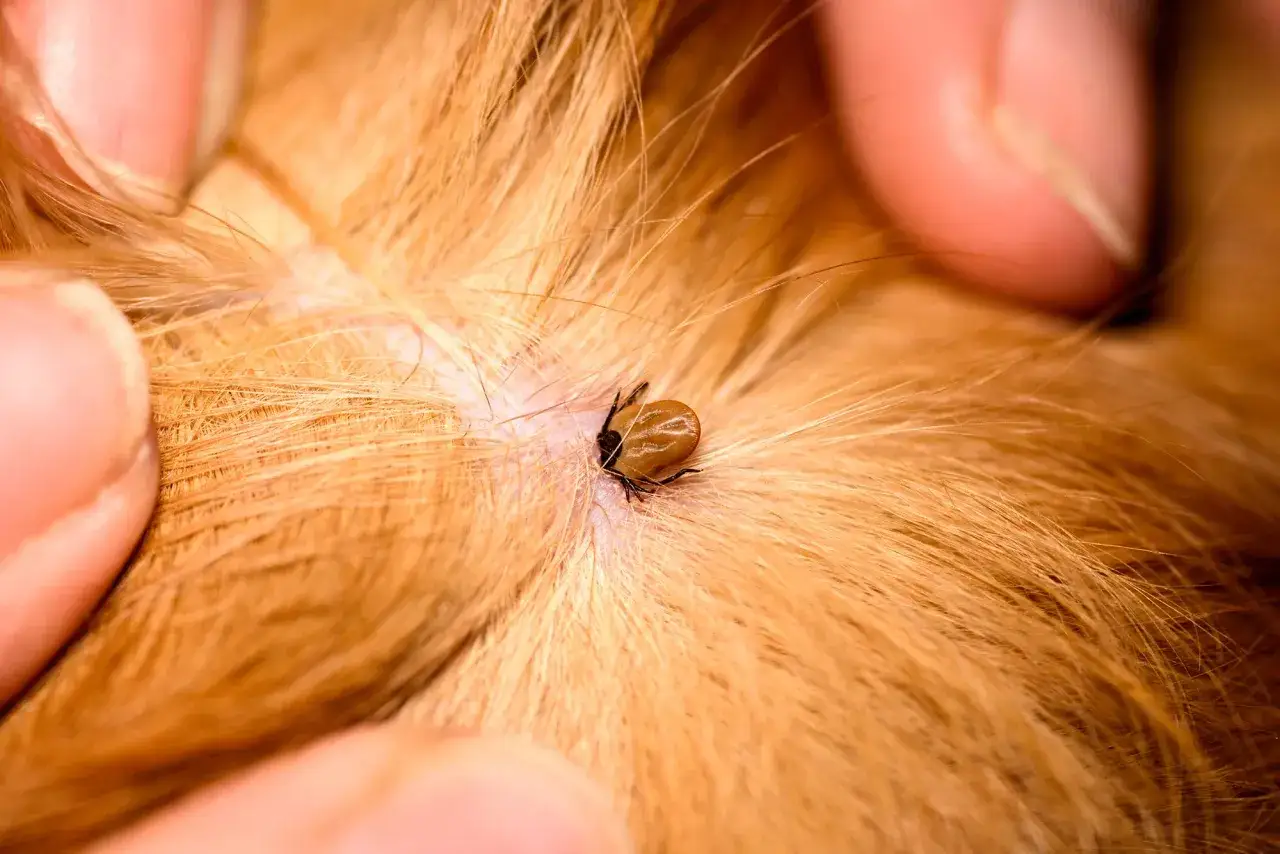
Skąd bierze się zakażenie i dlaczego w Polsce nie wolno go bagatelizować
Za chorobę odpowiada Ehrlichia canis, czyli bakteria bytująca wewnątrz komórek krwi psa. Najczęściej przenosi ją kleszcz psi, Rhipicephalus sanguineus, a więc gatunek szczególnie dobrze „dogadujący się” z psami. Zakażenie nie pojawia się jednak znikąd: zwykle wymaga kontaktu z kleszczem, który żeruje na zwierzęciu odpowiednio długo.
W Polsce to nie jest najbardziej typowa choroba odkleszczowa, ale w praktyce warto mieć ją z tyłu głowy zwłaszcza u psów wracających z podróży, adoptowanych z zagranicy albo przebywających w miejscach, gdzie kleszcze mają łatwy dostęp do zwierząt przez dłuższy czas. Ja traktuję ją jako realne zagrożenie wszędzie tam, gdzie pies miał kontakt z terenami o większym ryzyku albo z nowymi zwierzętami pochodzącymi z takich rejonów.
Ważne jest też to, że nie chodzi o zwykły kontakt „pies z psem”. W praktyce problemem pozostaje kleszcz, a rzadziej zakażona krew podczas transfuzji. To oznacza, że sama obecność chorego psa w domu nie jest głównym źródłem zakażenia dla domowników, ale sezon kleszczowy już tak.
Kiedy rozumie się mechanizm zakażenia, łatwiej odróżnić niegroźne osłabienie od pierwszych sygnałów choroby, a to prowadzi prosto do objawów.
Jakie objawy powinny zapalić czerwoną lampkę
Największy problem z erlichiozą polega na tym, że nie ma jednego, zawsze takiego samego obrazu klinicznego. Pies może przez jakiś czas wyglądać niemal normalnie, a mimo to bakteria już działa w tle. Właśnie dlatego warto patrzeć na przebieg choroby etapami.
| Etap | Kiedy się pojawia | Co może zauważyć opiekun | Dlaczego bywa mylący |
|---|---|---|---|
| Ostry | Zwykle po 1-3 tygodniach od zakażenia | Gorączka, osowiałość, spadek apetytu, powiększone węzły chłonne, czasem krwawienia i kulawizna | Łatwo pomylić z „przemęczeniem” albo inną infekcją |
| Subkliniczny | Może trwać miesiącami, a nawet latami | Pies wygląda pozornie zdrowo albo ma tylko dyskretne objawy | Brak wyraźnych sygnałów sprawia, że właściciel niczego nie podejrzewa |
| Przewlekły | Po okresie utajenia lub po niewyrównanym zakażeniu | Spadek masy ciała, bladość dziąseł, częstsze krwawienia, osłabienie, problemy ze stawami, oczami, nerkami lub układem nerwowym | Objawy są rozlane i mogą przypominać wiele innych chorób |
Jeśli pojawia się gorączka połączona z apatią, brakiem apetytu, krwawieniem z nosa, wybroczynami na skórze, bladością dziąseł albo wyraźną kulawizną, traktuję to jako sygnał do szybkiej konsultacji. W cięższych przypadkach dochodzi do spadku płytek krwi, czyli trombocytopenii, a to zwiększa ryzyko krwawień. Przy dłuższym przebiegu może dojść nawet do pancytopenii, czyli obniżenia liczby wszystkich głównych linii komórek krwi.
Same objawy nie wystarczą jednak do postawienia pewnej diagnozy, bo podobnie mogą wyglądać inne choroby odkleszczowe i dlatego trzeba przejść do badań.
Jak weterynarz potwierdza rozpoznanie
W gabinecie nie opierałbym decyzji na jednym teście. To choroba, przy której liczy się połączenie objawów, wywiadu, wyników krwi i ewentualnych testów molekularnych. Najpierw zwykle widać, że „coś jest nie tak” w morfologii, ale dopiero dalsza diagnostyka pokazuje, z czym naprawdę mamy do czynienia.
| Badanie | Co może pokazać | Ograniczenie |
|---|---|---|
| Morfologia z rozmazem | Spadek płytek, niedokrwistość, czasem zmiany w białych krwinkach; sporadycznie morule, czyli skupiska bakterii wewnątrz komórek | Nie potwierdza sama w sobie konkretnego gatunku bakterii |
| Test serologiczny | Obecność przeciwciał przeciw Ehrlichia | Na początku choroby może wyjść ujemny, a po kontakcie z bakterią wynik potrafi utrzymywać się długo |
| PCR | Materiał genetyczny bakterii | Może być mniej czuły przy małej liczbie patogenów albo po rozpoczęciu antybiotykoterapii |
| Biochemia i badanie ogólne moczu | Pomagają ocenić nerki, wątrobę i ogólną skalę problemu | To badania wspierające, nie rozstrzygające same z siebie |
Jeśli podejrzenie jest duże, a pierwszy test wychodzi ujemny, to nie uznawałbym sprawy za zamkniętą. W ostrym przebiegu przeciwciała mogą nie być jeszcze wykrywalne, więc czasem trzeba powtórzyć badanie po 2-4 tygodniach. Zdarza się też, że szybki test pokazuje dawny kontakt z bakterią, a nie aktywną chorobę, dlatego lekarz patrzy na całość obrazu, nie na jeden pasek testowy.
Gdy rozpoznanie jest prawdopodobne, nie ma sensu czekać na idealny komplet wyników, bo właśnie wtedy najważniejsze staje się leczenie.
Leczenie, które naprawdę ma sens
Standardem jest antybiotyk z grupy tetracyklin, najczęściej doksycyklina, zwykle stosowana przez 28 dni. I tu jest ważna rzecz: poprawa samopoczucia często pojawia się szybko, nawet w ciągu 24-72 godzin, ale to nie znaczy, że problem zniknął. Objawy mogą ustąpić przed pełnym opanowaniem zakażenia, więc zbyt wczesne odstawienie leku to jeden z najgorszych błędów.
W cięższych przypadkach leczenie trzeba rozszerzyć o wsparcie objawowe. Chodzi tu o nawodnienie, kontrolę wymiotów, łagodzenie bólu, a czasem nawet o transfuzję krwi, jeśli doszło do dużej utraty krwi albo bardzo niskiego poziomu płytek. Jeśli pies ma współistniejącą babeszjozę, anaplazmozę albo inne problemy, plan leczenia staje się bardziej złożony i wymaga uważniejszego prowadzenia.
W praktyce konsekwentnie odradzam trzy rzeczy: przerywanie antybiotyku po kilku dniach, podawanie leków „na własną rękę” i zakładanie, że ujemny szybki test zamyka temat. W tej chorobie liczy się nie tylko właściwy lek, ale też cierpliwość i kontrola wyników po leczeniu.
Po opanowaniu zakażenia trzeba jeszcze zadbać o to, żeby pies nie wrócił do punktu wyjścia przy następnym spacerze z kleszczami.
Co robić po znalezieniu kleszcza i jak zmniejszyć ryzyko nawrotu
Najlepsza profilaktyka to nie jeden środek, tylko kilka prostych nawyków działających razem. Ja zwykle myślę o niej w trzech warstwach: ochrona, kontrola i szybka reakcja. To właśnie taki układ daje najwięcej sensu w codziennym życiu z psem.
- Stosuj preparaty przeciwkleszczowe dobrane przez weterynarza do masy ciała i trybu życia psa, na przykład obrożę, tabletki albo krople.
- Nie odpuszczaj ochrony jesienią i zimą, bo kleszcze nie znikają wraz z pierwszym chłodem.
- Po spacerze sprawdzaj miejsca, w których kleszcze najczęściej się chowają: uszy, okolice oczu, pachy, kołnierz, przestrzenie między palcami, okolice ogona i tylne łapy.
- Jeśli znajdziesz kleszcza, usuń go szybko cienką pęsetą, chwytając jak najbliżej skóry i ciągnąc równym ruchem, bez wykręcania.
- Nie używaj preparatów dla ludzi, bo mogą być dla psa niebezpieczne.
- Po podróży, pobycie w hotelu dla zwierząt albo adopcji z zagranicy zwracaj uwagę na ryzyko chorób odkleszczowych przez kilka tygodni.
Warto też pamiętać, że przechorowanie nie daje sensownej, pewnej ochrony na przyszłość. Pies po zakażeniu nadal potrzebuje profilaktyki, bo kolejny kleszcz może przynieść nowe kłopoty albo doprowadzić do koinfekcji, czyli jednoczesnego zakażenia kilkoma patogenami odkleszczowymi.
Profilaktyka zmniejsza ryzyko, ale nie daje pełnej gwarancji, więc ostatnim filtrem pozostaje czujność na objawy alarmowe.
Kiedy nie czekać ani jednego dnia
Do lekarza weterynarii jechałbym bez zwlekania, jeśli po kleszczu pojawiają się gorączka, wyraźna apatia, brak apetytu, bladość dziąseł, ciemny mocz, krwawienia z nosa, nagła kulawizna albo widoczne wybroczyny na skórze. Im szybciej pies trafi na morfologię i dalszą ocenę, tym większa szansa, że choroba nie przejdzie w trudniejszą postać.
Z punktu widzenia domu to nie jest infekcja, którą pies „oddaje” człowiekowi przy zwykłym kontakcie. Zagrożeniem pozostaje ten sam świat kleszczy, dlatego dobrze pilnować nie tylko psa, ale też własnej skóry po spacerach w wysokiej trawie. Ja trzymam się prostej zasady: jeśli po kontakcie z kleszczami pies zachowuje się inaczej niż zwykle, nie czekam, aż problem się rozkręci sam.
W przypadku tej choroby najwięcej znaczy szybkie wychwycenie zmian, sensowna diagnostyka i pełne leczenie, a nie liczenie na to, że kilka dni odpoczynku załatwi sprawę.