Choroby o podłożu autoimmunologicznym i immunomediowanym u psa potrafią rozwijać się podstępnie: od drobnych zmian skórnych, przez kulawiznę i osłabienie, aż po groźną anemię czy objawy neurologiczne. Gdy chodzi o choroby autoimmunologiczne u psa, najgorszy błąd to czekać, aż objawy same miną. W tym artykule pokazuję, jakie schorzenia najczęściej wchodzą w grę, po czym je rozpoznać i kiedy trzeba działać od razu. Opisuję też, jak wygląda diagnostyka u weterynarza i czego realnie można oczekiwać po leczeniu.
Najpierw objawy, potem diagnostyka i leczenie, które naprawdę mają znaczenie
- Najczęściej problem dotyczy skóry, krwi, stawów, nerek albo układu nerwowego.
- Wiele przypadków zaczyna się nieswoiście: osłabieniem, gorączką, kulawizną lub zmianami skórnymi.
- W rozpoznaniu kluczowe są badania krwi, moczu, obrazowanie i czasem biopsja.
- Leczenie zwykle polega na hamowaniu nadmiernej reakcji odpornościowej i kontroli powikłań.
- Im szybciej pies trafi do lekarza, tym większa szansa na opanowanie choroby i ograniczenie nawrotów.
Czym są choroby autoimmunologiczne i immunomediowane u psa
Najprościej: układ odpornościowy, który ma chronić organizm, zaczyna mylić własne tkanki z zagrożeniem i je atakuje. W praktyce nie zawsze chodzi o „czystą” autoimmunologię w szkolnym sensie, bo u psów bardzo często widzę też choroby immunomediowane, czyli takie, w których odporność bierze udział w niszczeniu tkanek, ale punkt wyjścia bywa bardziej złożony niż jeden prosty błąd układu immunologicznego.
To ważne rozróżnienie, bo pod jednym parasolem mieszczą się zarówno problemy ograniczone do jednego narządu, jak i schorzenia wieloukładowe. Czasem winny jest stan zapalny po infekcji, czasem nowotwór, czasem lek, a czasem nie udaje się znaleźć jednoznacznego wyzwalacza. Właśnie dlatego w gabinecie nie zakładam od razu jednej diagnozy, tylko szukam wzorca objawów i przyczyny, która mogła uruchomić reakcję. To prowadzi nas do konkretnych chorób, które najczęściej pojawiają się w tym obszarze.

Najczęstsze postacie i po czym je poznać
Jeśli miałbym ułożyć praktyczną listę, zacząłbym od schorzeń krwi, skóry, stawów, nerek i mózgu. To właśnie one najczęściej dają wyraźny obraz kliniczny i najczęściej wymagają szybkiej decyzji diagnostycznej.
| Choroba | Co atakuje | Typowe objawy | Co zwraca uwagę |
|---|---|---|---|
| Immunomediowana anemia hemolityczna | Czerwone krwinki | Bladość dziąseł, osłabienie, przyspieszony oddech, ciemny mocz, żółtaczka | Pies bywa nagle „bez sił”, a stan może pogarszać się szybko |
| Immunomediowana małopłytkowość | Płytki krwi | Wybroczyny, siniaki, krwawienie z nosa, krew w moczu lub kale | To ryzyko krwawień, nawet gdy pies wygląda tylko na lekko osowiałego |
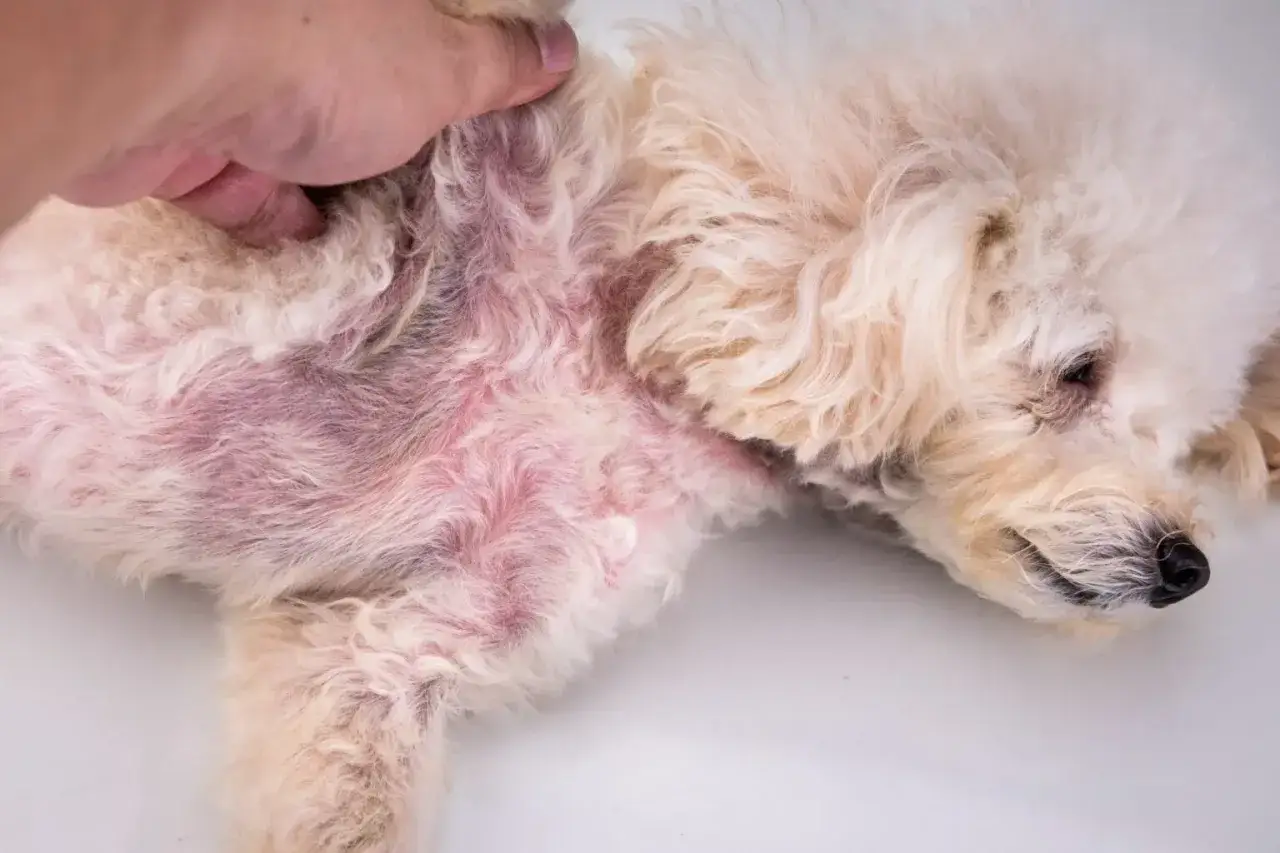
| Pemfigus foliaceus i inne pęcherzycowe choroby skóry | Skórę i połączenia między komórkami naskórka | Strupy, krosty, łuszczenie, owrzodzenia pyska, uszu i łap | Zmiany często wyglądają jak zwykłe zakażenie skóry, ale nie ustępują po typowym leczeniu |
| Immunomediowane zapalenie wielostawowe | Stawy | Kulawizna przenosząca się między kończynami, sztywność, ból, gorączka | Pies nie zawsze pokazuje wyraźny obrzęk, za to wyraźnie nie chce się ruszać |
| Zapalenie kłębuszków nerkowych | Nerki, zwłaszcza kłębuszki | Większe pragnienie, częstsze oddawanie moczu, apatia, wymioty, obrzęki | Często wymaga szeregu badań, bo objawy są mało swoiste |
| Meningoencefalitis o nieznanej przyczynie (MUO) | Mózg i opony mózgowo-rdzeniowe | Drgawki, chwiejny chód, przechylenie głowy, zaburzenia zachowania | To jedna z bardziej pilnych grup, bo stan może zmieniać się z dnia na dzień |
Wśród chorób wieloukładowych pojawia się też toczeń rumieniowaty układowy, który potrafi dawać mieszankę objawów skórnych, stawowych, nerkowych i hematologicznych. Niekiedy właściciel widzi tylko „dziwną kombinację”: trochę zmian na skórze, trochę kulawizny i nagłe osłabienie. Właśnie takie zestawy objawów najbardziej powinny zapalić czerwoną lampkę, bo tu rzadko chodzi o jeden banalny problem. Skoro wiadomo już, jakie postacie są najczęstsze, przejdźmy do momentu, w którym nie warto czekać ani dnia dłużej.
Kiedy trzeba działać natychmiast
Największy błąd, jaki widzę, to przeczekiwanie „aż przejdzie”. Przy chorobach odpornościowych czas ma realne znaczenie, bo część z nich rozwija się skokowo i bardzo szybko zaczyna zagrażać życiu lub narządom. Jeśli pies ma jeden z poniższych objawów, nie odkładałbym wizyty na później.
- nagła bladość dziąseł albo ich żółte zabarwienie,
- wybroczyny, siniaki, krwawienie z nosa lub krwawy mocz,
- gwałtowne osłabienie, omdlenie, szybki oddech lub przyspieszone bicie serca,
- kulawizna z bólem i gorączką, zwłaszcza jeśli przenosi się między łapami,
- drgawki, chwiejny chód, nagłe „dziwne” zachowanie albo przekrzywienie głowy,
- rozległe strupy, krosty i owrzodzenia, które nie chcą się goić.
Warto też pamiętać, że podobny obraz mogą dawać zakażenia odkleszczowe, choroby zakaźne, nowotwory albo działania niepożądane leków. Dlatego nie próbuję zgadywać na ślepo, tylko szybko oddzielam stan pilny od problemu przewlekłego. Taki porządek pracy pozwala przejść do diagnostyki bez tracenia czasu na przypadkowe leczenie objawów.
Jak weterynarz potwierdza rozpoznanie
W diagnostyce nie ma jednego badania, które „załatwia wszystko”. Zwykle zaczyna się od porządnego badania klinicznego i wywiadu: kiedy objawy się pojawiły, czy były szczepienia, kontakt z kleszczami, nowe leki, urazy, infekcje albo spadek apetytu. Potem dochodzą badania, które pomagają ustalić, czy układ odpornościowy rzeczywiście atakuje własne tkanki, czy tylko reaguje na inny problem.
- Morfologia i biochemia krwi - pokazują anemię, niski poziom płytek, stan zapalny, zaburzenia pracy wątroby lub nerek.
- Rozmaz krwi, test Coombsa i inne testy immunologiczne - pomagają wykryć cechy niszczenia krwinek oraz odróżnić część problemów hematologicznych.
- Badanie moczu i pomiar ciśnienia - są szczególnie ważne przy podejrzeniu zajęcia nerek.
- Diagnostyka obrazowa - USG, RTG, a przy problemach neurologicznych rezonans i analiza płynu mózgowo-rdzeniowego.
- Biopsja - bywa potrzebna przy zmianach skórnych i niektórych chorobach narządowych, bo bez mikroskopu łatwo pomylić autoimmunologię z infekcją lub alergią.
Przy schorzeniach skórnych i nerkowych diagnostyka potrafi trwać od kilku dni do kilku tygodni, bo trzeba wykluczyć infekcje, choroby odkleszczowe, nowotwory i reakcje polekowe. To nie jest przeciąganie sprawy dla zasady, tylko warunek, żeby późniejsze leczenie nie było ślepym strzałem. Kiedy rozpoznanie jest już w miarę pewne, najważniejsze staje się dobranie terapii i kontrola działań niepożądanych.
Na czym polega leczenie i dlaczego nie kończy się po pierwszej poprawie
Podstawą jest zwykle immunosupresja, czyli wyciszenie nadmiernej odpowiedzi odpornościowej. Najczęściej wykorzystuje się glikokortykosteroidy, a gdy to nie wystarcza albo działania niepożądane są zbyt duże, lekarz dobiera inne leki, na przykład cyklosporynę, azatioprynę, chlorambucyl czy mykofenolan - zależnie od choroby i stanu psa. To leczenie działa, ale wymaga cierpliwości i kontroli, bo celem jest remisja, a nie „najwyższa możliwa dawka na wszelki wypadek”.
Przy niektórych postaciach dochodzi leczenie wspomagające: transfuzja przy ciężkiej anemii, zabezpieczenie przed zakrzepami, antybiotyk przy wtórnym zakażeniu skóry, leki osłonowe dla przewodu pokarmowego albo wsparcie nerek i ciśnienia. W problemach stawowych liczy się też ograniczenie bólu i dobranie rozsądnej aktywności, bo pies z zapaleniem wielostawowym nie potrzebuje „rozbiegania” choroby, tylko stabilizacji. W praktyce najgorszym pomysłem jest samodzielne odstawianie sterydów, gdy zwierzę wygląda już lepiej.
Właśnie tu widzę najwięcej błędów opiekunów: poprawa po kilku dniach nie oznacza wyleczenia. W chorobach immunologicznych to często tylko początek drogi, a zbyt szybkie zmniejszenie leczenia kończy się nawrotem, który bywa cięższy niż pierwszy epizod. To z kolei prowadzi prosto do pytania, co można zrobić w domu, żeby nie zaszkodzić i nie stracić efektu terapii.
Co możesz zrobić w domu, żeby nie pogorszyć sytuacji
Domowa opieka przy tych chorobach ma znaczenie większe, niż wielu osobom się wydaje. Nie zastąpi leczenia, ale może wyraźnie zmniejszyć ryzyko nawrotu, powikłań i niepotrzebnych błędów. Sam zwykle zalecam trzymanie się kilku zasad bez negocjacji.
- Podawaj leki dokładnie tak, jak zalecił lekarz, bez skracania kuracji „bo pies wygląda zdrowo”.
- Nie wprowadzaj suplementów ani ludzkich leków na własną rękę, zwłaszcza przeciwbólowych i przeciwzapalnych.
- Notuj objawy, apetyt, pragnienie, aktywność i ewentualne krwawienia albo zmiany skórne.
- Kontroluj skórę, dziąsła, oddech i kolor moczu, bo to najwcześniejsze sygnały pogorszenia.
- Dbaj o ochronę przed kleszczami i omów z lekarzem szczepienia, jeśli pies jest na immunosupresji.
- Przy chorobie stawów wybieraj krótkie, spokojne spacery zamiast intensywnego wysiłku.
Warto też mieć świadomość, że część leków obniża odporność tak skutecznie, iż zwykła infekcja może stać się problemem większym niż sama choroba pierwotna. Dlatego obserwacja psa po rozpoczęciu terapii jest równie ważna jak sama recepta. Gdy to wszystko złożymy razem, łatwiej realnie ocenić, czego spodziewać się po rozpoznaniu i jak wygląda rokowanie.
Co warto zapamiętać, zanim choroba przejdzie w coś poważniejszego
W przypadku tych schorzeń rokowanie zależy przede wszystkim od tego, który narząd jest zajęty, jak szybko rozpoczęto leczenie i czy udało się znaleźć czynnik wyzwalający. Zmiany skórne i część problemów stawowych potrafią być dobrze kontrolowane przez długi czas, ale ciężka anemia hemolityczna, postacie neurologiczne i choroby nerek zwykle wymagają większej ostrożności oraz częstszych kontroli.
Jeśli miałbym zostawić jedną praktyczną myśl, byłaby bardzo prosta: nie czekaj, aż objawy „same się uporządkują”. Przy zaburzeniach odpornościowych szybka reakcja daje największą szansę na opanowanie choroby, ograniczenie powikłań i utrzymanie psa w dobrym komforcie. A kiedy pojawiają się bladość, krwawienia, nagła kulawizna, drgawki albo rozległe zmiany skórne, kontakt z weterynarzem powinien być priorytetem, nie planem na później.